درمان سرطان تخمدان ترکیبی از تصمیمهای تخصصی، شواهد علمی و شرایط فردی بیمار است. اگرچه بسیاری از بیماران با جراحی و شیمی درمانی درمان میشوند، اما جزئیات برنامه درمانی به مرحله (استیج) بیماری، درجه تومور، وضعیت باروری و سلامت عمومی بستگی دارد. شناخت استیجها (از ۱ تا ۴) به ما کمک میکند بدانیم درمان سرطان در هر مرحله چه تفاوتهایی دارد و چرا ترتیب درمانها مهم است. درک چارچوب استیج بندی، پایه طراحی درمان است.
به روز ترین روشهای درمان سرطان تخمدان
هسته درمان سرطان تخمدان شامل جراحی (برای برداشت تومور و تعیین مرحله دقیق)، شیمی درمانی مبتنی بر پلاتین (مثل کاربوپلاتین) به همراه یک تاکسان (مانند پاکلی تاکسل)، و در شرایط انتخاب شده، پرتودرمانی (رادیوتراپی) برای کنترل موضعی یا تسکین علائم است. تصمیم گیری درباره توالی این روشها (برای مثال جراحی ابتدا یا شیمی درمانی نئوادجوانت) به وسعت درگیری، قابلیت جراحی و وضعیت عمومی بیمار وابسته است.
جراحی
جراحی در درمان سرطان تخمدان دو نقش کلیدی دارد: ۱) «مرحله بندی دقیق» با نمونه برداریها و بررسی بافتی، و ۲) «کاهنده توده یا دبالکینگ» برای حذف حداکثری تومورهای قابل برداشت. بسته به مرحله، از برداشت یک تخمدان تا هیسترکتومی کامل همراه با اوفورکتومی دو طرفه، اومنتکتومی و برداشت ضایعات قابل مشاهده انجام میشود. هدف در مراحل پیشرفته، رسیدن به باقیمانده میکروسکوپی یا حداقلی است، موضوعی که بر موفقیت شیمی درمانی بعدی اثر مستقیم دارد.
شیمی درمانی
شیمی درمانی ستون فقرات درمان سرطان تخمدان پس از جراحی یا به صورت نئوادجوانت است. رایج ترین رژیمها بر پایه پلاتین به همراه تاکسان بوده و در ۳ تا ۶ سیکل تجویز میشوند. در برخی بیماران انتخابی، تجویز داخل صفاقی (IP) در گذشته مطرح بود، ولی امروزه بیشتر شیمی درمانی وریدی استاندارد است. تعداد سیکلها و زمان بندی (قبل یا بعد از جراحی) تابع مرحله و پاسخ تومور است.
هورمون درمانی
درمان هورمون محور در درمان سرطان تخمدان اپی تلیال نقش محدودی دارد و بیشتر در برخی زیرگروهها (مثلا استرومایی) یا موارد خاص استفاده میشود. انتخاب این روش کاملا فردمحور است و زمانی مطرح میشود که تومور ویژگیهای حساسیت هورمونی داشته باشد یا گزینههای استاندارد مناسب نباشند.
پرتودرمانی (رادیوتراپی)
پرتودرمانی در درمان سرطان تخمدان نقش مکمل یا تسکینی دارد، برای مثال جهت کنترل درد استخوانی ناشی از متاستاز، خونریزی موضعی، یا درمان کانونهای باقیمانده ای که جراحی پذیر نیستند. برای درمان سیستمیکِ کل حفره شکمی جایگاه محدودی دارد و بیشتر برای اهداف موضعی و کنترل علائم به کار میرود.
بیشتر بدانید: درمان هدفمند سرطان با رادیوتراپی استریوتاکتیک بدن (SBRT)
ترکیب روشها و روند درمانی سرطان تخمدان
در بسیاری از بیماران، درمان سرطان به صورت ترکیبی انجام میشود: جراحی + شیمی درمانی، یا شیمی درمانی نئوادجوانت (۳ سیکل)، سپس جراحی دبالکینگ (debulking surgery)، بعد ادامه شیمی درمانی (حداقل ۳ سیکل دیگر). انتخاب بین جراحی اولیه و جراحی پس از نئوادجوانت به قابلیت رسیدن به دبالکینگ بهینه، وضعیت عمومی بیمار و قضاوت تیم پزشکی بستگی دارد.
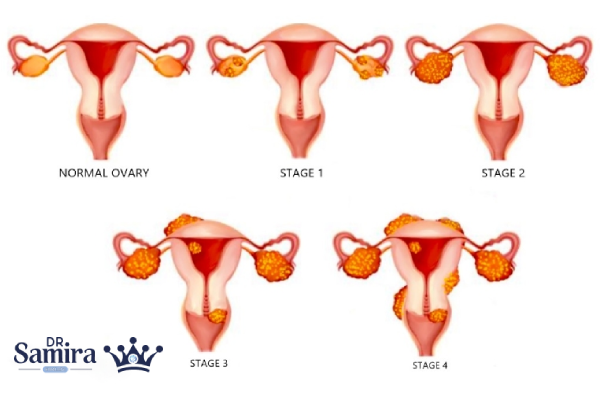
مراحل اولیه تا پیشرفته درمان سرطان تخمدان
درمان استیج 1
در استیج 1 که بیماری محدود به یک یا هر دو تخمدان (لولهها) است، جراحی درمان اصلی است. در بیماران جوان با تمایل به باروری و در موارد انتخاب شده (مثلا IA/IB با درجه پایین)، امکان جراحی حفظ باروری وجود دارد. اگر خطر عود بالا باشد—مانند IC، پاره شدن کیست، یا درجه بالا—درمان سرطان با شیمی درمانی کمکی (عمدتا ۳ تا ۶ سیکل رژیم پلاتین یا تاکسان) توصیه میشود. پیگیری منظم و ارزیابی پاتولوژیک دقیق برای تصمیم درباره نیاز به شیمی درمانی اهمیت دارد.
درمان استیج 2
در استیج 2 سرطان به ارگانهای لگنی گسترش و پیشرفت یافته است. درمان سرطان تخمدان شامل جراحی دبالکینگ کامل (تا حد امکان) به همراه نمونه برداریهای طبقه بندی مراحل و سپس شیمی درمانی کمکی مبتنی بر پلاتین است. هدف، کاهش بار توموری با جراحی و پاکسازی میکروسکوپی با شیمی درمانی است. در بیمارانی که شرایط جسمانی اجازه جراحی کامل اولیه را نمیدهد، شیمی درمانی نئوادجوانت و سپس جراحی «Interval Debulking» میتواند مطرح شود.
درمان استیج 3
استیج 3 با درگیری صفاقی شکم یا گره های لنفاوی همراه است. دو مسیر اصلی برای درمان سرطان تخمدان وجود دارد:
- جراحی دبالکینگ اولیه اگر تیم درمانی اطمینان داشته باشد که میتواند به باقیمانده حداقلی برسد. پس از آن، شیمی درمانی ترکیبی استاندارد (اغلب ۶ سیکل) انجام میشود.
- شیمی درمانی نئوادجوانت (۳ سیکل)، سپس جراحی دبالکینگ در صورت کوچک شدن توده ها، و ادامه شیمی درمانی تا تکمیل سیکلها.
انتخاب مسیر، بستگی به حجم بیماری، محل درگیریها، و وضعیت عمومی بیمار دارد. رسیدن به دبالکینگ بهینه باقیمانده کم، یکی از قوی ترین عوامل پیش آگاهی بهتر است.
درمان استیج 4
در استیج 4 ، متاستاز دوردست وجود دارد (برای مثال در کبد یا ریه). همچنان درمان سرطان تخمدان میتواند با جراحی دبالکینگ (debulking surgery) در بیماران منتخب و سپس شیمی درمانی استاندارد انجام شود؛ اما در بسیاری موارد ابتدا شیمی درمانی نئوادجوانت برای کوچک کردن توده ها و بهبود شرایط بیمار ترجیح داده میشود و جراحی در ادامه انجام میگیرد. در هر دو رویکرد، پس از جراحی، شیمی درمانی تا تکمیل سیکلها ادامه مییابد. مراقبتهای حمایتی و تسکینی برای کنترل علائم (درد، آسیت، سوء تغذیه) بخش جدایی ناپذیر درمان در این مرحله است.
نکته: در تمام استیجها، برنامه ریزی درمان باید توسط تیم چند تخصصی (جراح انکولوژی زنان، انکولوژیست طبی، رادیو انکولوژیست، پاتولوژیست و…) انجام شود تا بهترین تعادل بین اثربخشی و کیفیت زندگی برقرار گردد.
اهمیت مشاوره پزشکی برای درمان سرطان تخمدان
حفظ باروری: در استیج های زودرس انتخاب شده، امکان درمان سرطان تخمدان با جراحیهای حفظ باروری مطرح است. قبل از هر اقدام، مشاوره باروری (مثل فریز تخمک یا جنین) ارزشمند است.
توانبخشی و سبک زندگی: تغذیه کافی، فعالیت بدنی سبک، و مدیریت عوارض شیمی درمانی (تهوع، خستگی) به تحمل بهتر درمان کمک میکند.
پیگیری منظم: ویزیتهای دوره ای، تصویربرداریهای هدفمند و مارکرها طبق نظر تیم درمانی انجام میشود.
تفاوتهای فردی: درمان سرطان باید با توجه به بیماریهای همراه، ترجیحات بیمار و اهداف درمانی (علاجی یا تسکینی) شخصی سازی شود.
خلاصه مطالب …
درمان سرطان تخمدان سفری مرحله به مرحله است:
- در استیج 1، جراحی نقش محوری دارد و در پر خطرها شیمی درمانی کمکی اضافه میشود.
- در استیج 2، دبالکینگ کامل به همراه شیمی درمانی استاندارد توصیه میشود.
- در استیج 3، بسته به قابلیت دبالکینگ، یا جراحی اولیه با شیمی درمانی، یا نئوادجوانت و سپس جراحی انجام میشود.
- در استیج 4, غالبا ابتدا شیمی درمانی برای کوچک کردن تودهها و سپس جراحیِ انتخابی دنبال میشود و مراقبت حمایتی پررنگ است.
کلید موفقیت در درمان سرطان تخمدان، برنامه ریزی دقیق توسط تیم دکتر سمیرا خالدی فوق تخصص رادیوتراپی و انکولوژی، انطباق درمان با شرایط فردی و پیگیری منظم است.