آستروسیتوم گرید ۳ که با عنوان آستروسیتوم آناپلاستیک نیز شناخته میشود، یکی از تومورهای بدخیم سیستم عصبی مرکزی است که از سلول های گلیال منشأ میگیرد. سازمان جهانی بهداشت (WHO) آن را در رده گرید III قرار میدهد که به معنای رفتار تهاجمی تر و رشد سریع تر نسبت به گرید II است. با اینکه هنوز نسبت به گلیوبلاستوم (گرید IV) پیش آگهی بهتری دارد، نیاز به درمان سریع و پیگیری دقیق دارد.
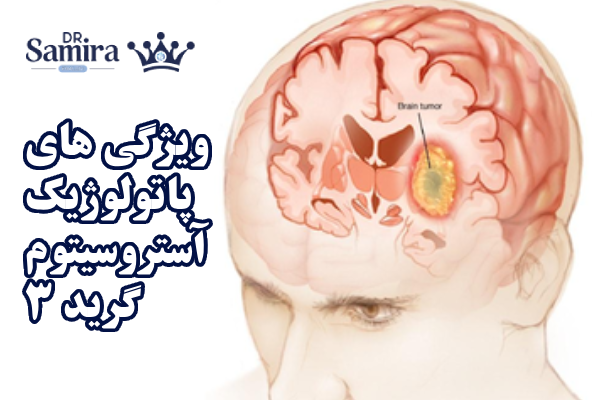
ویژگی های پاتولوژیک آستروسیتوم گرید ۳
سلول های تومور در آستروسیتوم گرید ۳ دچار آتپلازی (ناهنجاری شکل و هسته) و میتوز فعال هستند که نشان دهنده رشد سریع تر است. برخلاف گرید II، احتمال نفوذ تومور به بافت های اطراف بیشتر بوده و کنترل کامل آن با جراحی دشوار میشود. بافت شناسی اغلب فقدان نکروز گسترده را نشان میدهد (ویژگی که در گلیوبلاستوم بارز است).

شیوع آستروسیتوم گرید ۳ و اپیدمیولوژی
آستروسیتوم آناپلاستیک حدود ۴–۵٪ از تومورهای اولیه مغز در بزرگسالان را تشکیل میدهد. بیشترین بروز در سنین ۳۰ تا ۶۰ سال دیده میشود و مردان کمی بیشتر از زنان مبتلا میشوند. وقوع این تومور در کودکان نادر است ولی امکان پذیر است.
علائم بالینی استروسیتوم گرید ۳
نشانه های بیماری به محل تومور بستگی دارد اما معمول ترین علائم عبارت اند از:
- سردرد پیشرونده و اغلب همراه با تهوع و استفراغ
- تشنج های جدید یا افزایش تعداد حملات صرعی در فرد دارای سابقه قبلی
- ضعف اندام ها، بی حسی یا اختلال در حرکات ظریف در صورت درگیری قشر حرکتی
- اختلالات گفتاری یا بینایی به خصوص اگر تومور در لوب گیجگاهی یا آهیانه باشد
- تغییرات رفتاری، اختلال حافظه و تمرکز به دلیل درگیری لوب فرونتال
علائم اصولا طی هفته ها تا ماه ها تشدید میشود که بیانگر ماهیت بدخیم اما نسبتا آهسته تر از گلیوبلاستوم است.
بیشتر بدانید: مننژیوم آتیپیک یا گرید دو (Atypical Meningioma) چیست؟
علل ابتلا به آستروسیتوم گرید ۳
علت قطعی مشخص نیست، ولی تغییرات ژنتیکی در مسیرهای رشد سلولی نقش محوری دارد. جهش IDH1 یا IDH2 در بسیاری از موارد وجود دارد و با پیش آگهی بهتر همراه است. از دست رفتن عملکرد ژن TP53، تغییرات در ATRX و عدم حذف همزمان بازوی 1p/19q ویژگی های مولکولی رایج هستند. این تغییرات سبب فعال شدن مسیرهای تکثیر و فرار سلول از مرگ برنامه ریزی شده میشود.
روش های تشخیص آستروسیتوم گرید ۳
معاینه بالینی و نورولوژیک
ارزیابی دقیق قدرت عضلانی، رفلکس ها، میدان بینایی و عملکرد شناختی نخستین گام است.
تصویربرداری
MRI با تزریق گادولینیوم حساس ترین روش برای تعیین اندازه و مرز تومور است. آستروسیتوم گرید ۳ اغلب به صورت ضایعه ای با حاشیه نامنظم و درجاتی از جذب ماده حاجب ظاهر میشود.
بیوپسی یا برداشت جراحی
نمونه برداری برای تایید تشخیص و تعیین گرید بر اساس میتوز، آتیپی سلولی و سایر معیارهای پاتولوژی الزامی است.
آزمایش های مولکولی
بررسی وضعیت IDH، ATRX و متیلاسیون MGMT به تعیین و انتخاب درمان کمک میکند.
بیشتر بدانید: علائم اولیه سرطان خون چیست؟
تفاوت آستروسیتوم گرید ۳ با سایر گریدها
- گرید II: رشد کندتر، آگاهی بهتر، درمان گاهی با پیگیری فعال انجام میشود.
- گرید III: بدخیمی متوسط، رشد سریع تر، نیاز به درمان ترکیبی فوری.
- گرید IV (گلیوبلاستوم): بسیار تهاجمی، با نکروز وسیع.
این تمایز برای انتخاب درمان و برآورد سیر بیماری اهمیت زیادی دارد.
اهمیت پیگیری و چکاپ منظم
حتی پس از درمان موفق، احتمال عود این گرید بیماری بالاست بنابراین انجام MRI منظم، پایش علائم عصبی و مراجعه دوره ای به دکتر سمیرا خالدی متخصص رادیوتراپی و انکولوژی یا جراح مغز و اعصاب کلید پیشگیری از پیشرفت ناگهانی است.
درمان آستروسیتوم گرید ۳
رویکرد درمانی این تومور چندوجهی است و ترکیبی از جراحی، پرتودرمانی و شیمی درمانی را شامل میشود. هدف، کاهش حجم تومور، مهار رشد سلول های باقی مانده و کنترل علائم است.
جراحی (Maximal Safe Resection)
هدف از جراحی، برداشت بیشترین حجم ممکن از تومور بدون آسیب به عملکردهای حیاتی مغز است. در حین عمل از نقشه برداری عملکردی مغز (Functional Mapping) و تکنیک های بیدار بودن بیمار در برخی موارد استفاده میشود تا مسیرهای حرکتی و زبانی حفظ شوند. برداشت گسترده بار توموری را کاهش داده و پاسخ به درمان های تکمیلی را بهتر میکند.
پرتودرمانی (Radiotherapy)
پس از جراحی تقریبا در تمام بیماران رادیوتراپی انجام میشود. پرتودرمانی با دوز کسری (Fractionated) در طی ۵ تا ۶ هفته، سلول های باقی مانده را نابود میکند. فناوری های نوین مانند IMRT یا پرتودرمانی استریوتاکتیک دوز هدفمندتری ارائه میدهند و آسیب به بافت سالم را به حداقل میرسانند.
شیمی درمانی (Chemotherapy)
تموزولوماید (Temozolomide) رایج ترین دارو است که هم زمان با پرتودرمانی در دوره شیمی درمانی یا پس از آن استفاده میشود. این دارو از طریق ایجاد آسیب DNA، توان تکثیر سلول های توموری را کاهش میدهد. در برخی بیماران از رژیم PCV (پروکاربازین، لوموستین، وین کریستین) استفاده میشود، خصوصا اگر تومور ویژگی های مولکولی خاصی داشته باشد.
بیشتر بدانید: درمان آستروسیتوم گرید دو
داروهای کمکی و مدیریت علائم
- کورتیکواستروئیدها مانند دگزامتازون برای کاهش ورم مغزی و بهبود علائم فشاری.
- داروهای ضد تشنج برای کنترل حملات صرعی.
- توانبخشی عصبی و فیزیوتراپی برای بازگرداندن عملکرد حرکتی و شناختی.
- حمایت روان شناختی جهت کاهش اضطراب و افسردگی ناشی از بیماری.
درمان های نوین و کارآزمایی ها
تحقیقات بر روی مهار کننده های مسیر IDH و واکسن های توموری ادامه دارد. برخی کارآزمایی های بالینی نشان داده اند که ترکیب درمان های هدفمند با روش های استاندارد ممکن است بقای بدون پیشرفت بیماری را افزایش دهد.
خلاصه مطالب …
آستروسیتوم گرید ۳ یک تومور آناپلاستیک مغزی با رشد نسبتا سریع و پتانسیل تبدیل به گلیوبلاستوم است. درمان استاندارد شامل جراحی بیشترین حجم ممکن، پرتودرمانی و شیمی درمانی با تموزولوماید است. تشخیص زودهنگام، درک وضعیت مولکولی تومور و پیگیری دقیق میتواند بقا و کیفیت زندگی را بهبود بخشد. حمایت روانی و توانبخشی طولانی مدت بخشی جدایی ناپذیر از مدیریت این بیماری محسوب میشود.