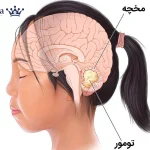
مدولوبلاستوم یک تومور بدخیم و سریعالرشد دستگاه عصبی مرکزی است که عمدتا در مخچه (ناحیه فوسای خلفی) ایجاد میشود و بهویژه در کودکان شایع است. این تومور در طبقهبندی سازمان جهانی بهداشت بهعنوان تومور درجه ۴ شناخته میشود، یعنی تمایل به رشد تهاجمی و انتشار از طریق مایع مغزی–نخاعی دارد. با وجود آزاردهنده بودن ماهیت بیماری، پیشرفتهای چند دهه اخیر در جراحی، پرتودرمانی و شیمیدرمانی، بقا را بهطور چشمگیری بهتر کردهاند و امروز درمانها بیش از گذشته «خطرمحور» و «زیرگروهمحور» شدهاند. در این مقاله، ابتدا به ماهیت و نشانههای مدولوبلاستوم میپردازیم، سپس تشخیص و طبقهبندیهای جدید مولکولی را مرور میکنیم و در نهایت درمان استاندارد، درمان در سنین خاص، رویکردهای عود و مسیرهای نوین درمانی را توضیح میدهیم.
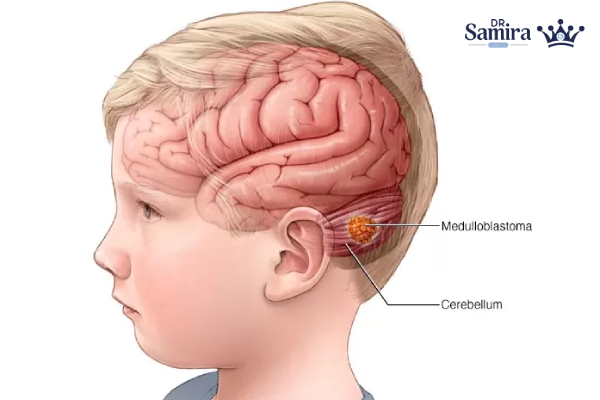
مدولوبلاستوم چیست؟
مدولوبلاستوم از تومورهای «امبریونال» است؛ یعنی از سلولهای نابالغ عصبی منشأ میگیرد و بیشتر در مخچه شکل میگیرد؛ بخشی از مغز که هماهنگی حرکت و تعادل را کنترل میکند. بهدلیل موقعیت آن در فوسای خلفی، تومور میتواند مسیر جریان مایع مغزی–نخاعی را مسدود کرده و هیدروسفالی ایجاد کند. هرچند حدود 70٪ موارد در کودکان رخ میدهد، این بیماری در نوجوانان و بزرگسالان هم دیده میشود، اما الگوهای زیستی و پاسخ درمانی در بزرگسالان کمی متفاوت است.
علائم بالینی مدولوبلاستوم
در اغلب بیماران، علائم ناشی از افزایش فشار داخل جمجمه و اختلال عملکرد مخچه است. سردردهای صبحگاهی، تهوع و استفراغ جهنده، خوابآلودگی یا کاهش هوشیاری میتواند نشاندهنده هیدروسفالی باشد. از طرف دیگر، بیتعادلی، راهرفتن ناهماهنگ، لرزش اندامها، دوبینی و حرکات غیرطبیعی چشم بهعلت درگیری مخچه و ساقه مغز دیده میشود. شدت و سرعت بروز علائم زیاد است، چون تومور سریع رشد میکند.
شایع ترین علائم مدولوبلاستوم به صورت خلاصه:
- سردرد اغلب صبحگاهی یا شبانه، بهعلت افزایش فشار داخل جمجمه
- تهوع و استفراغ گاهی استفراغ جهنده، خصوصا صبحها
- اختلال تعادل و راهرفتن ناهماهنگ
- سرگیجه
- دوبینی یا تاری دید (به علت درگیری عصب ششم یا پاپیلزما)
- حرکات غیرطبیعی چشم
- خستگی، بیحالی، خوابآلودگی یا لتارژی
- کاهش هماهنگی حرکتی دستها (دیسمتری یا کلومزی)
- تغییرات رفتاری یا تحریک پذیری در کودکان
- علائم هیدروسفالی مثل بزرگشدن دور سر در شیرخواران، خوابآلودگی شدید یا کاهش سطح هوشیاری
- درد کمر، بیحسی اندامها یا اختلال کنترل ادرار و مدفوع
- تشنج
شیوع مدولوبلاستوم در گروههای سنی
مدولوبلاستوم شایعترین تومور بدخیم فوسای خلفی در کودکان است و سهم قابلتوجهی از تومورهای مغزی دوران کودکی را تشکیل میدهد. بیشترین بروز آن بین ۳ تا ۹ سالگی است و سن میانه تشخیص حدود ۷ سال گزارش میشود. در بزرگسالان نادرتر است، اما همچنان یک تومور بالقوه قابلدرمان به شمار میآید و زیرگروههای مولکولی در این سنین الگوی متفاوتی دارند.
بیشتر بخوانید: انواع آدنوم هیپوفیز چیست؟
تشخیص مدولوبلاستوم و مراحل آن
تشخیص با MRI مغز و ستون فقرات آغاز میشود؛ MRI علاوه بر نشان دادن توده، امکان بررسی انتشار در مسیر مایع مغزی نخاعی را فراهم میکند. پس از جراحی، بررسی پاتولوژی و آزمایشهای مولکولی برای تعیین زیرگروه و خطر ضروری است. همچنین نمونهگیری از مایع مغزی نخاعی (وقتی از نظر بالینی امن باشد) برای یافتن سلولهای توموری به مرحلهبندی کمک میکند. این مرحلهبندی تعیین میکند که آیا بیماری محدود به مخچه است یا به سایر نواحی CNS پخش شده است.
زیرگروههای مولکولی
امروزه مدولوبلاستوم فقط بر اساس میکروسکوپ دستهبندی نمیشود، بلکه چهار زیرگروه مولکولی اصلی دارد: WNT فعالشده، SHH فعالشده، گروه ۳ و گروه ۴. این زیرگروهها از نظر سن شایع، رفتار تومور، احتمال متاستاز و پیشآگهی متفاوتاند. برای نمونه، WNT پیش آگهی بهتر دارد؛ در مقابل گروه ۳ اغلب تهاجمیتر است و احتمال انتشار بیشتری نشان میدهد. این شناخت، پایه درمانهای خطرمحور و کارآزماییهای درمانی جدید است.
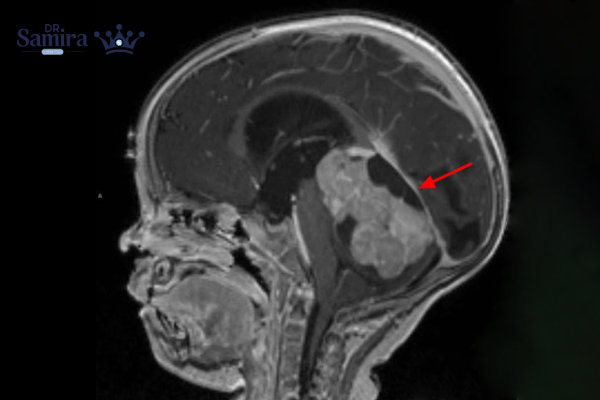
عوامل تشدید کننده بیماری مدولوبلاستوم
- سن بیمار: کودکان زیر ۳ سال گزینههای پرتودرمانی محدودتری دارند و درمان چالشبرانگیزتر است.
- میزان برداشت جراحی: باقیماندن توده بزرگ پس از جراحی با خطر عود بیشتر همراه است.
- وجود یا عدم وجود متاستاز در تشخیص: انتشار در MRI ستون فقرات یا CSF بیمار را در گروه «پرخطر» قرار میدهد.
- زیرگروه مولکولی و تغییرات ژنتیکی: WNT بهترین و گروه ۳ بدترین پیشآگهی را دارد؛ SHH و گروه ۴ حد میانی با زیرنوعهای مختلف دارند.
- نوع هیستوپاتولوژیک: برخی واریانتها مانند آناپلاستیک/سلول بزرگ تهاجمیتر محسوب میشوند.
بیشتر بخوانید: پیشگیری انواع متاستاز به مغز
بهترین درمان برای مدولوبلاستوم
مناسب ترین درمان مدولوبلاستوم «چند وجهی» است و بهطور کلاسیک سه ستون دارد: جراحی، پرتودرمانی کرانیواسپاینال و شیمی درمانی. ابتدا تلاش میشود تومور تا حد امکان و با کمترین آسیب عصبی برداشته شود. سپس پرتودرمانی کل محور مغز–نخاع برای نابودی سلولهای پراکنده، مخصوصا در بیماران بالای ۳ سال انجام میشود. در نهایت شیمیدرمانی کمکی با ترکیبات چنددارویی، خطر عود را پایین میآورد. شدت و دوز این مراحل بر اساس «استاندارد-خطر» یا «پرخطر» بودن بیمار تنظیم میشود.
جراحی مخچه
جراحی نخستین و حیاتیترین مرحله درمان است. هدف، برداشت حداکثری تومور با حفظ عملکرد مخچه و ساقه مغز است. در بسیاری از موارد، جراحی هم باعث کاهش سریع فشار داخل جمجمه میشود و هم نمونه کافی برای تشخیص دقیق پاتولوژی و مولکولی فراهم میکند. اگر هیدروسفالی شدید باشد، ممکن است پیش یا حین جراحی اقداماتی مثل شانت یا درناژ خارجی موقت لازم شود. هرچه برداشت کاملتر باشد، احتمال کنترل طولانیمدت بیماری بیشتر است.
پرتودرمانی کرانیواسپاینال
از آنجا که مدولوبلاستوم تمایل بالایی به پخش در مسیر CSF دارد، پرتودرمانی معمولاً کل محور مغز–نخاع را در بر میگیرد و سپس «بوست» (دوز اضافه) به بستر تومور داده میشود. در بیماران کمخطر، دوز کرانیواسپاینال کمتر است تا عوارض دیررس کاهش یابد. در سالهای اخیر، پروتون تراپی بهعنوان روشی دقیقتر برای کاهش آسیب به بافتهای سالم، بهخصوص قلب، ریه و اندامهای در حال رشد کودکان، بیشتر استفاده میشود.
شیمی درمانی برای تکمیل درمان
شیمی درمانی پس از پرتودرمانی (یا گاهی همزمان با آن) انجام میشود و شامل رژیمهای چنددارویی مانند ترکیبات پلاتین، وینکریستین، سیکلوفسفامید یا اتوپوزاید است. هدف کاهش باقیماندههای میکروسکوپی تومور و جلوگیری از عود است. در بیماران پرخطر، شدت و تعداد سیکلها بیشتر میشود و گاهی از شیمیدرمانی با دوز بالا و نجات سلولهای بنیادی (stem cell rescue) استفاده میگردد.

درمان مدولوبلاستوم در کودکان
در کودکان زیر ۳ سال، پرتودرمانی میتواند آسیب جدی به رشد مغز بزند؛ به همین دلیل راهبردهای «پرتوگریز» بهکار میرود. در این سنین جراحی بهدنبال شیمیدرمانی فشرده انجام میشود و پرتودرمانی تا حد ممکن به تعویق میافتد یا با دوز محدودتر و هدفمندتر استفاده میشود. در برخی پروتکلها، شیمی درمانی داخل نخاعی یا دوزبالا با نجات سلول بنیادی نقش کلیدی دارد تا کنترل بیماری بدون پرتو برقرار شود.
بیشتر بخوانید: مراقبت های بعد از رادیوتراپی
درمان مدولوبلاستوم بعد از عود
عود مدولوبلاستوم سختتر درمان میشود و انتخابها به سن، محل عود، سابقه درمان قبلی و زیرگروه مولکولی وابسته است. اگر امکانپذیر باشد جراحی دوم برای کاهش حجم تومور مفید است. پس از آن، شیمیدرمانیهای خط دوم (مانند تموزولوماید، ایرینوتکان، بواسیزوماب و سایر ترکیبات) یا پرتودرمانی مجدد با دوز هدفمند استفاده میشود. شرکت در کارآزماییهای بالینی برای بیماران عودکرده بهخصوص اهمیت دارد، چون درمانهای جدید اغلب در این مرحله ارزیابی میشوند.
خلاصه مطالب…
مدولوبلاستوم توموری مهاجم اما قابلدرمان است که مدیریت آن نیازمند تشخیص دقیق، مرحلهبندی کامل و درمان چند وجهی دارد. ترکیب جراحی حداکثری، پرتودرمانی کرانیواسپاینال و شیمیدرمانی کمکی همچنان ستونهای اصلی درمان هستند، اما رویکردهای جدید بر اساس سن، خطر بالینی و زیرگروه مولکولی تنظیم میشوند. با پیشرفتهای فعلی، بسیاری از بیماران به خصوص در گروه کمخطر شانس بقای طولانی دارند. در عین حال، کاهش عوارض دیررس و توسعه درمانهای هدفمند مسیر آینده این حوزه است و امید میرود کیفیت زندگی بازماندگان همپای افزایش بقا بهبود یابد.